INFORMACJE NA TEMAT TRANSPLANTACJI NERKI
Przeszczepienie ratuje zdrowie i życie
Uszkodzenia narządów powstałe w wyniku chorób lub na skutek wypadków bywają na tyle poważne, że jedynym ratunkiem dla życia jest przeszczepienie. Współczesna medycyna ma nieosiągalne jeszcze do niedawna możliwości ratowania zdrowia i życia ciężko chorych ludzi. Dzięki rosnącej wiedzy lekarzy, postępowi technologicznemu i nowoczesnym terapiom z roku na rok rośnie liczba wskazań do transplantacji jako metody leczenia. Problemem jest jednak niedostateczna liczba osób, od których narządy mogą zostać pobrane. Brak dawców wynika z wciąż niskiego powszechnego poziomu wiedzy odnośnie procedury prowadzenia przeszczepień i możliwości, jakie ona ze sobą niesie.
W Polsce funkcjonuje instytucja tzw. „zgody domniemanej”, co oznacza, że lekarz ma prawo pobrać organy od każdej zmarłej osoby, pod warunkiem, że ta nie umieściła swojego nazwiska w Centralnym Rejestrze Sprzeciwów lub nie zgłosiła swoich obiekcji publicznie. Niedoinformowanie o woli zmarłego sprawia, że rodzina często wyraża zdecydowany sprzeciw na pobranie narządów. Dokumentem, który pozwala rozwiać wątpliwości co do woli zmarłego jest „deklaracja woli”, którą każdy z nas powinien stale nosić przy sobie.
Transplantacje pozwalają normalnie żyć: pracować, uczyć się, zakładać rodziny czy podróżować. W Polsce średni czas oczekiwania na przeszczepienie narządu wynosi dwa lata. Wielu pacjentów umiera zanim pojawi się szansa na przeszczepienie mogące uratować im życie.
Przeszczepienie (transplantacja)
Przeszczepienie (transplantacja) to operacja, która polega na chirurgicznym pobraniu zdrowego narządu od dawcy i wszczepieniu go do organizmu biorcy.
W ten sposób zastępuje się w ciele biorcy organ, który nie potrafi już właściwie spełniać swojej roli. Przeszczepienie może dotyczyć narządów, ale też tkanek i komórek. Celem zabiegu jest ratowanie życia i przywracanie zdrowia ciężko chorym.
Transplantologia to dziedzina medycyny zajmująca się przeszczepami.
Dawca żywy

Są organy, które mogą być pobrane od żywego człowieka, a ich brak nie spowoduje upośledzenia funkcji jego organizmu. Przeszczepiona w ten sposób może być nerka, segment wątroby, a także szpik kostny. Osoba, która decyduje się zostać żywym dawcą musi uzyskać zgodę na pobranie narządów, którą wydaje lekarz po wykonaniu wszystkich niezbędnych badań i upewnieniu się, że nowo powstała sytuacja nie spowoduje zagrożenia życia i zdrowia dawcy lub dających się przewidzieć konsekwencji zdrowotnych.
Żywym dawcą może zostać wyłącznie osoba spokrewniona lub osoba, którą łączy z biorcą narządu szczególna zażyłość (bliski przyjaciel, partner życiowy). Każdy przypadek pobrania organu od osoby niespokrewnionej jest badany przez Komisję Etyczną Krajowej Rady Transplantacyjnej, a zgodę ostatecznie wydaje sąd. W ten sposób potwierdza się działanie z pobudek altruistycznych i dobrowolną decyzję dawcy. Taka procedura ma wyeliminować działanie oparte na przymusie.
Handel organami w jakiejkolwiek formie jest w Polsce zabroniony.
Pobranie narządów po śmierci

Nerka czy fragment wątroby to organy, bez których można żyć. Nie sposób wyobrazić sobie jednak życia bez płuc, trzustki czy serca. Te organy pobiera się do przeszczepienia od dawców zmarłych. Od nich także pobierane są m.in.: rogówka, wątroba i jelito, jednak tylko wtedy, kiedy spełnione zostaną wszystkie warunki bezwzględnie przestrzegane podczas procedury przeszczepiania narządów.
Pobranie narządów od osoby zmarłej opatrzone jest wieloma zabezpieczeniami. Dawcą może zostać jedynie ta osoba, która za życia nie wyraziła sprzeciwu. Spełniony musi być również warunek wyczerpania względem pacjenta wszystkich możliwości leczenia przy jednoczesnym stwierdzeniu śmierci mózgu. Reguluje to Ustawa z dnia 1 lipca 2005 r. o pobieraniu, przechowywaniu i przeszczepianiu komórek, tkanek i narządów.
Zgoda domniemana
Polskie prawo wprowadziło zasadę zgody domniemanej. Oznacza ona, że człowiek, który nie zgłosił za życia sprzeciwu na pobranie narządów do przeszczepień może zostać ich dawcą.
Lekarze nie mają obowiązku pytać rodziny zmarłego o zgodę.
Nie zgadzam się – Centralny Rejestr Sprzeciwów
Każdy ma prawo nie wyrazić zgody na pobranie po śmierci jego narządów do przeszczepienia. W tym celu należy złożyć osobiście lub listownie (na specjalnym formularzu dostępnym m. in. poprzez stronę internetową www.poltransplant.org.pl) stosowne oświadczenie do Centralnego Rejestru Sprzeciwów.
Zgodnie z prawem każdy, kto ukończył 16 lat może zgłosić swój sprzeciw, a przed ukończeniem 16 roku życia sprzeciw może złożyć opiekun prawny osoby małoletniej. Po dokonaniu zgłoszenia sprzeciwu osoba składająca wniosek zostaje powiadomiona listownie o rejestracji wpisu. Od tego momentu zgłoszenie uznaje się za wiążące.
Centralny Rejestr Sprzeciwów to miejsce, w którym przed pobraniem narządów od dawcy sprawdza się czy dana osoba za życia nie wyraziła zgody na takie działanie. Wola zmarłego jest bezwzględnie szanowana i chroniona prawem. Moc prawną posiada również własnoręcznie spisane i podpisane oświadczenie o sprzeciwie na pobranie narządów lub oświadczenie ustne złożone w obecności dwóch świadków, potwierdzone przez nich pisemnie.
Oświadczenie woli

Oświadczenie woli to prosty druk, który jest deklaracją świadomej zgody człowieka na to, by po jego śmierci pobrać organy do przeszczepienia. Dzięki nim bowiem będzie można uratować życie i zdrowie drugiego człowieka.
Wypełniony dokument należy nosić zawsze przy sobie, w miejscu, które będzie sprawdzone w celu ustalenia tożsamości – w portfelu czy saszetce na dokumenty.
O swojej woli należy także powiadomić bliskich, z których nasza deklaracja pozwoli zdjąć ciężar podejmowania decyzji, w sytuacji bólu i straty po śmierci członka rodziny.
Znalezienie podpisanego oświadczenia woli nie zwalnia lekarzy z obowiązku sprawdzenia w Centralnym Rejestrze Sprzeciwów, czy za życia dana osoba nie złożyła sprzeciwu.
Gdy umiera mózg - narządy zmarłego mogą uratować życie
Pobranie narządu od dawcy zmarłego może nastąpić wtedy, gdy lekarze stwierdzą śmierć mózgu .Od 2019 roku procedurę stwierdzenia śmierci mózgu przeprowadza dwóch lekarzy specjalistów. Trwałe nieodwracalne ustanie czynności mózgu (śmierć mózgu) stwierdza jednomyślnie dwóch lekarzy specjalistów posiadających II stopień specjalizacji lub tytuł specjalisty, w tym jeden specjalista w dziedzinie anestezjologii i intensywnej terapii lub neonatologii, a drugi w dziedzinie neurologii, neurologii dziecięcej lub neurochirurgii.
Ustanie krążenia krwi w mózgu powoduje trwałe nieodwracalne jego uszkodzenie i śmierć człowieka. Chociaż przy pomocy specjalnej aparatury można przez pewien czas utrzymać czynność serca i płuc, to wiadomo, że taka osoba nie żyje. Potwierdzenie śmierci upoważnia do wyłączenia urządzeń zastępujących oddychanie. Podtrzymywanie funkcji narządów po stwierdzeniu śmieci mózgu jest uzasadnione wyłącznie wówczas, gdy planujemy pobranie narządów do przeszczepienia.
Lekarze stwierdzający śmierć mózgu danego pacjenta nie biorą udziału w postępowaniu transplantacyjnym narządów pochodzących od tej osoby.
Szacunek dla dawcy i pełna ochrona biorcy
Narządy do przeszczepienia mogą być pobrane jedynie od osoby nie dotkniętej chorobą. U dawcy wykonywane są przed zabiegiem badania mające na celu wykluczenie chorób, które mogłyby być przeniesione na biorcę.
Podczas operacji pobrania narządów ciało człowieka traktowane jest z należnym mu szacunkiem.
Osoba z przeszczepionym narządem z reguły nie poznaje nazwiska dawcy organu. Człowiek, którego dar uratował choremu życie pozostaje anonimowy.
Ryzyko odrzucenia przeszczepu
Każde przeszczepienie obarczone jest ryzykiem. Zdarza się, że organizmy niektórych pacjentów odrzucają przeszczepiony narząd traktując go jak ciało obce, które należy zwalczyć. Uniknięciu odrzucenia przeszczepu służy odpowiednia terapia immunosupresyjna (obniżająca odporność organizmu). Jest ona stosowana przewlekle po to, by osłabić zdolność komórek organizmu do rozpoznawania obcych komórek, a tym samym do podejmowania z nimi walki w obronie ustroju. Tłumienie reakcji układu odpornościowego zwiększa szanse na przyjęcie się przeszczepionego narządu. Na sukces transplantacji wpływa odpowiednio dobrany dawca narządu (zgodność tkankowa, stan organu). Nie bez znaczenia pozostaje także właściwe zabezpieczenie organu przeznaczonego do transplantacji i zastosowana technika chirurgiczna.
Zasady kwalifikacji chorych do przeszczepienia nerki i zgłaszania do Krajowej Listy Osób Oczekujących
Ustalone podczas spotkania w dniu 4.11.2016 r. w Warszawie z udziałem Poltransplantu, konsultanta krajowego w dziedzinie transplantologii klinicznej oraz przedstawicieli ośrodków kwalifikujących chorych do przeszczepienia nerki.
W dniu 4.11.2016 r. w Warszawie odbyło się spotkanie przedstawicieli ośrodków kwalifikujących chorych do przeszczepienia nerki, Poltransplantu oraz konsultanta krajowego w dziedzinie transplantologii klinicznej dotyczące zasad kwalifikacji do przeszczepienia nerki.
Uzupełnieniem i rozszerzeniem przedstawionych ustaleń jest rozdział z podręcznika Transplantologia Kliniczna napisany przez prof. Teresę Nieszporek oraz prof. Andrzeja Więcka pt. „Kwalifikacja chorych do przeszczepienia nerki” (1) oraz schemat konsultacji chirurga transplantologa opracowany przez dr. hab. Macieja Kosieradzkiego (poniżej).
Kto może być zgłoszony do przeszczepienia
Chory przewlekle dializowany lub przygotowywany do leczenia nerkozastępczego z rozpoznaną schyłkowa niewydolnością nerek (klirensem kreatyniny poniżej 15 ml/min/1,75 m2, w cukrzycy < 20ml/min/1,75m a w przypadku kwalifikacji do jednoczasowe przeszczepienia nerki i wątroby lub nerki i serca < 30 ml/min/1,75 m2), może być zgłoszony do Krajowej Listy Osób oczekujących na przeszczepienie (KLO) przez kierownika zespołu kwalifikującego w Regionalnym Ośrodku Kwalifikacyjnym (ROK) po wykluczeniu przeciwwskazań do w/w zabiegu czyli po zakwalifikowaniu chorego do zabiegu przeszczepienia. Lekarz prowadzący chorego w stacji dializ wykonuje szereg badań (laboratoryjnych, radiologicznych) i konsultacji pozwalających wykluczyć bezwzględne i względne (okresowe) przeciwwskazania do przeszczepienia nerki i wysyła te informacje drogą elektroniczną do Regionalnego Ośrodka Kwalifikacyjnego w postaci wypełnionej karty zgłoszenia.
Zgodnie z obowiązującą Ustawą Transplantacyjną zgłoszenie potencjalnego biorcy do KLO musi zawierać:
1) imię i nazwisko potencjalnego biorcy
2) datę i miejsce urodzenia potencjalnego biorcy
3) adres miejsca zamieszkania lub adres do korespondencji potencjalnego biorcy
4) numer PESEL potencjalnego biorcy, jeżeli posiada
5) rozpoznanie lekarskie
6) grupę krwi i Rh
7) rodzaj planowanego przeszczepienia
8) pilność przeszczepienia
9) inne istotne informacje medyczne
UMIESZCZENIE NA LIŚCIE JEST WARUNKIEM OTRZYMANIA PRZESZCZEPU PRZEZ BIORCĘ
Listę prowadzi Centrum Organizacyjno-Koordynacyjne do Spraw Transplantacji Poltransplant
Z uwagi na fakt, że przeszczepienie nerki odbywa się w tym ośrodku, który dokonał pobrania nerki a nie w tym, w którym został zakwalifikowany chory do przeszczepienia nerki, niezbędne staje się ujednolicenie systemu kwalifikacji potencjalnych biorców we wszystkich regionalnych ośrodkach kwalifikacyjnych. Jeżeli chory zakwalifikowany w danym ośrodku kwalifikacyjnym jako tzw. „trudny” (np. wymagający nietypowego odprowadzenia moczu, czy zespoleń z protezą naczyniową) nie został zaakceptowany przez ośrodek pobierający wówczas ośrodek ten zobowiązany jest przekazać nerkę dla tego chorego zespołowi, który go zakwalifikował.
Niezbędne informacje o chorym kwalifikowanym do przeszczepienia nerki, które powinny się znaleźć w dokumentacji
a) Informacje o potencjalnym biorcy
- imię, nazwisko, PESEL (jeśli posiada), adres, telefon, data urodzenia, płeć;
- grupa krwi, wzrost, waga, BMI;
- rodzaj przeszczepienia, numer przeszczepienia (pierwszy/kolejny), stopień pilności zabiegu;
- rozpoznanie choroby podstawowej z datą rozpoznania, badanie przedmiotowe;
- data pierwszej dializy, konieczna data rozpoczęcie ponownej dializy u chorych do kolejnego przeszczepienia oraz informacja o wykonaniu (lub nie) operacji usunięcia poprzedniego przeszczepu;
- GFR (jeśli do przeszczepienia wyprzedzającego), rodzaj dializy, USG nerek, pęcherza moczowego (przed i po mikcji), posiew moczu;
- USG jamy brzusznej, dopplerowskie badanie przepływów w tętnicach biodrowych, HBsAg, anty-HBs, anty-HCV, HCV RNA, anty-HIV, morfologia, RTG klatki piersiowej, EKG, ECHO serca, gastroskopia, badanie na krew utajoną w stolcu, cholesterol, trójglicerydy, białko całkowite, albuminy, AST, ALT, GGTP, bilirubina, protrombina;
- konsultacje stomatologa, laryngologa, chirurga transplantologa, badanie ginekologiczne u kobiet z mammografią lub USG piersi PTH, informacja o chorobach współistniejących, informacja o przyjmowanych lekach, PSA (mężczyźni > 40 lat)
b) Informacje o ośrodku leczącym chorego i ROKu, który chorego zakwalifikował
c) Badania immunologiczne (HLA, PRA, surowica do typowania co 6 tygodni)
Badania dodatkowe (w szczególnych przypadkach):
- Koronarografia (choroba wieńcowa, wiek > 60 lat, cukrzyca, miażdżyca, nieprawidłowe EKG lub ECHO serca)
- Doppler tętnic szyjnych (objawy neurologiczne);
- Doppler żył biodrowych (zabiegi w tych okolicach, po przeszczepieniu wątroby OLTX, po uprzednim przeszczepieniu nerki, przebyta zakrzepica żylna);
- Cystografia mikcyjna (wady wrodzone, nieznana przyczyna niewydolności nerek, młody wiek, zakażenia układu moczowego, cukrzyca, problemy neurologiczne, podejrzenie wad nabytych, zwężenia pozapalne lub po napromienianiu);
- TSH (choroby układowe, odchylenia w BMI);
- Doppler tętnic kończyn dolnych (miażdżyca, cukrzyca, chromanie przestankowe);
- Kolonoskopia (biorcy > 50 lat, krew utajona w stolcu, wywiad rodzinny);
- Badania hematologiczne (objawowe zaburzenia krzepnięcia, SLE, wywiad rodzinny);
- badanie dna oka (problemy neurologiczne, okulistyczne).
Konsultacje:
- chirurga naczyniowego (problemy naczyniowe);
- urologa (wady układu moczowego);
- neurologa (padaczka, udar);
- onkologa (choroba nowotworowa w wywiadach);
- kardiochirurga (wada serca, operacje kardiochirurgiczne w wywiadach);
- kardiologa (nieprawidłowe EKG, ECHO serca, RTG klatki piersiowej, choroba niedokrwienna serca)
Badania okresowe (co 12 m-cy):
- HIV, HCV, HBV;
- Morfologia, aminotransferazy, białko całkowite, albuminy, bilirubina;
- Koagulogram;
- posiew moczu;
- EKG, ECHO serca;
- badanie na krew utajona w stolcu;
- USG nerek własnych i narządów jamy brzusznej;
- RTG klatki piersiowej
- PSA (mężczyźni), cytologia (kobiety)
- mammografia (co 2 lata)
- badanie laryngologiczne i stomatologiczne
- PTH
- doppler tętnic biodrowych
- gastroskopia (wg wskazań)
Poniżej przedstawiamy aktualny system współpracy ośrodków prowadzących chorych (stacji dializ), Regionalnych Ośrodków kwalifikacyjnych (ROK) i Regionalnych Pracowni Zgodności tkankowej.
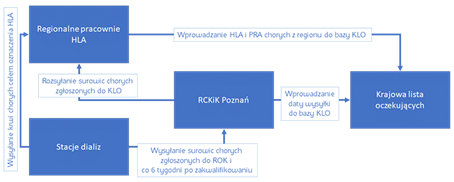
Od 1.11.2009 r. rozpoczęło swoją działalność Regionalne Centrum Krwiodawstwa i krwiolecznictwa w Poznaniu, które podjęło się redystrybucji surowic wszystkich potencjalnych biorców do Regionalnych Ośrodków Transplantacyjnych celem umożliwienia typowania w każdym tym ośrodku każdego potencjalnego biorcy zgłoszonego do KLO. W tej sytuacji każda stacja dializ będzie się kontaktowała z Regionalną Pracownią HLA tylko jeden raz przy zgłaszaniu chorego do kwalifikacji do ROK celem oznaczenia HLA (krew pełna) Surowicę tego chorego jednocześnie należy wysłać do Poznania celem rozdzielenia jej i wysłania do Regionalnych Pracowni HLA. Tam z otrzymanej surowicy Pracownie oznaczą „swoim” chorym PRA a pozostała część zostanie odłożona celem typowania tkankowego. Termin gwarancji takiej surowicy wynosi 6 tygodni stąd konieczność dosyłania do Poznania surowicy chorego oczekującego co 6 tygodni. Brak takiej surowicy automatycznie po kilku dniach zawiesza chorego w typowaniu.
Po zakwalifikowaniu chorego do przeszczepienia nerki i zgłoszeniu do KLO chory otrzymuje listem poleconym zawiadomienie z KLO o umieszczeniu na liście osób oczekujących.
Poza tym niezwykle istotne jest aktualizowanie na bieżąco informacji dotyczących danego chorego, zmiany jakie nastąpiły w ciągu ostatnich 6 – 12 miesięcy (np. przetoczenia krwi, leki, choroby dodatkowe).
W przypadku chorób dodatkowych proszę o aktualizowanie danych chorego oraz badań zgodnie z zaleceniem wynikającym z danej choroby, jej przebiegu jak też leczenia np. choroba wieńcowa wymaga szerszej diagnostyki oraz częściej wykonywanych badań kardiologicznych zgodnie z zaleceniem kardiologa, niedoczynność lub nadczynność tarczycy – TSH, miażdżyca _ aktualizacja 1x w roku przepływów przez naczynia tętnicze, (+) pr benzydynowa – kolonoskopia itd.
Proszę o niezwłoczne umieszczanie w „SYSTEMIE” informacji dyskwalifikujących chorego w danym momencie do przeszczepienia narządu np.
- ostra infekcja lub zaostrzenie przewlekłej infekcji
- podejrzenie niestabilnej choroby wieńcowej
- zabieg operacyjny
- krwawienie z przewodu pokarmowego
- przeszczepienie nerki lub nerki i trzustki
- zgon
- zmiana ośrodka dializ
- zmiana telefonu do ośrodka dializ lub do chorego itd.
Ustalenia dotyczące kwalifikacji chorego do leczenia przeszczepieniem nerki:
- BMI >35 nie jest przeciwwskazaniem do przeszczepienia nerki. Chory taki wymaga indywidualnej oceny i kwalifikacji do przeszczepienia. Nie może być z tego tylko powodu dyskwalifikowany w innym ośrodku. Należy nerkę bezzwrotnie przekazać do ośrodka, który chorego zakwalifikował. Jeśli ośrodek odmówi, należy umieścić tę informację w protokole wyboru biorcy.
- Konsultacja kardiologiczna nie jest konieczna u chorego z prawidłowym ECHO serca, EKG, RTG klatki piersiowej, dializowanego krócej niż 2 lata, bez cukrzycy, bez nałogów, bez objawów choroby niedokrwiennej serca, poniżej 50 lat.
- Kolonoskopia lub CT kolonografia u chorych > 50 lat jest obowiązkowa, poniżej 50 lat – jeśli są wskazania (2).
- Konsultacja urologa jest wymagana u chorych z problemami urologicznymi w wywiadach lub obecnie, wstępna ocena prostaty pozostaje w gestii chirurga transplantologa.
- Konsultacja chirurga transplantologa jest wymagana; konsultacje ponawiane minimum co 2 lata lub częściej jeśli zostanie to wyraźnie zaznaczone w wyniku konsultacji.
- Podwójne leczenie przeciwpłytkowe dłuższe niż 3 miesiące nie jest bezwzględnym przeciwwskazaniem do przeszczepienia nerki, ale jeśli jest możliwość odroczenia na czas leczenia przeciwpłytkowego przeszczepienia nerki to zmniejszy to ryzyko powikłań krwotocznych po zabiegu. Jeśli zespół kwalifikujący podejmuje się przeszczepienia nerki u chorego leczonego 2 lekami przeciwpłytkowymi to należy przekazać nerkę bezzwrotnie do ośrodka, który chorego zakwalifikował do przeszczepienia. Jeśli ośrodek odmówi należy umieścić tę informację w protokole wyboru biorcy.
- „Historyczne” DSA (wykonane ponad 6 miesięcy wcześniej) przy ujemnej próbie cross-match CDC nie może być podstawą do pominięcia chorego na liście typowania. Chorego takiego należy potraktować jak chorego o zwiększonym ryzyku immunologicznym i zastosować w schemacie immunosupresji indukcję surowicą poli- lub monoklonalną.
- Leczenie WZW typu C i eradykacja HCV nie jest warunkiem kwalifikacji do przeszczepienia nerki. Obecność przeciwciał anty-HCV oraz HCV RNA przy prawidłowych parametrach czynności wątroby nie jest przeciwwskazaniem do przeszczepienia nerki.
- Chorzy hemodializowani z użyciem cewnika powinni mieć wykonywane co 3 miesiące posiewy krwi z cewnika, jakkolwiek brak ww. nie jest podstawą dyskwalifikacji z przeszczepienia.
- Nosicielstwo bakterii alarmowych (ESBL, MRSA, KPC, VRE) nie jest przeciwwskazaniem do przeszczepienia nerki.
- Stan po radykalnej operacji nieinwazyjnego guza nerki < 7cm średnicy nie wymaga karencji onkologicznej (3),
- Chorzy leczeni acenocumarolem mogą w dniu aktywacji na KLO zamienić leczenie acenocumarolem na heparynę drobnocząsteczkową lub w dniu przeszczepienia otrzymać Octaplex.
- Badanie tętnic biodrowych jest wymagane u każdego kwalifikowanego do przeszczepienia nerki, kolejne badanie wg wskazań.
Mam nadzieję, że wyżej zamieszczone informacje i propozycje pomogą Państwu w skomplikowanym procesie kwalifikowania chorych do przeszczepienia nerki czy nerki i trzustki. Jesteśmy też, jak zawsze, otwarci na Państwa uwagi i propozycje
Piśmiennictwo
- Nieszporek T., Więcek A. Kwalifikacja chorych do przeszczepienia nerki [w:] Cierpka L., Durlik M., Transplantologia kliniczna. Przeszczepy narządowe. Termedia 2015.
- pbp.org.pl/aktualnosci/ – Opracowane przez zespół Kliniki Gastroenterologii I Hepatologii CMKP w Warszawie
- Chapman J.R., Webster A.C. Wongapman G. Cancer in the Transplant Recipient. Cold Spring Harb Perspect Med 2013;3:a015677a)
Opracowała Dorota Lewandowska z zespołem Krajowej Listy Oczekujących
Zakres i przedmiot konsultacji chirurga transplantologa do przeszczepienia nerki
| Wywiad | |
| Choroba podstawowa | czas trwania choroby nerek, rodzaj leczenia nerko zastępczego, czas dializoterapii, istotne informacje o leczeniu choroby podstawowej, czy może nawrócić po przeszczepieniu, np. oksaloza, aktywny SLE z obecnością ANCA, systemowa amyloidoza, etc. |
| Dostęp naczyniowy, epizody zakrzepowo-zatorowe | Gdzie, jak przetoka, czy były w przeszłości problemy, czy występowały epizody zatorowe w przeszłości, poronienia, toczeń, zakrzepica przeszczepu nerki? czy chory nie wymaga diagnostyki w kierunku nadkrzepliwości? |
|
Ocena kardiologiczna |
zawał serca w ostatnich 3-6 miesiącach, kardiomiopatia niedokrwienna, frakcja wyrzutu, objawy dusznicy bolesnej, wydolność ruchowa, Performance Status; sprawdzić czy jest EKG; próbę dobutaminową lub badania oceny perfuzji serca u bezobjawowych chorych >45 rż, (>55 kobiety), lub dializowanych >1 r, z obciążonym wywiadem w kierunku choroby niedokrwiennej serca, nadciśnieniem, dyslipidemią, paleniem, cukrzycą, chorobą naczyń obwodowych lub z chorobą niedokrwienną serca w wywiadzie; koronarografia u wszystkich z dodatnim wynikiem badań nieinwazyjnych, objawową dusznicą, kardiomiopatią ze zmniejszoną frakcją wyrzutu, nefropatią cukrzycową. |
|
Choroby przewodu pokarmowego w wywiadzie
|
Czynna choroba wrzodowa, choroba uchyłkowa jelita grubego (rozważyć kolekto mię), aktywne zapalenie wątroby lub przewlekła niewydolność wątroby. Przebyte zabiegi na jamie brzusznej; czy jest kolonoskopia u osób >50 r.ż? Gastroskopia u osób z chorobą wrzodową lub objawami GERD. |
|
Neurologicznie
|
Objawy TIA – u chorych z wielotorbielowatością i bólami głowy lub obciążonym wywiadem rodzinnym wykonać angio MRI. |
|
Psychiatrycznie
|
Choroby, uzależnienia, stopień samodzielności, czy wystarczająca opieka i chory będzie regularnie brał leki? Czy kiedykolwiek udokumentowano brak współpracy i niestosowanie się do zaleceń? |
| Wywiad nowotworowy | Nowotwór złośliwy w przeszłości?. |
| Infekcje | Nawrotowe infekcje? Konieczność nefrektomii? Zalecany odstęp do przeszczepienia 6 tygodni. Czy jest RTG klp? |
|
Wywiad urologiczny |
Schorzenia i przebyte leczenie urologiczne lub ginekologiczne. Sprawdzić czy wykonana cystografia mikcyjna lub urodynamika u chorych z zaburzeniami dolnych dróg moczowych, refluksem, odmiedniczokowym zapaleniem nerek lub nawracającymi zakażeniami; u chorych oddających mocz czy były badania badanie ogólne i posiew moczu; czy jest USG brzucha z oceną moczowodów i nerek własnych? PSA u mężczyzn > 40 r.ż., jeśli kobieta w wieku płodnym – czy miesiączkuje? |
|
Choroby i szczepienia |
Czy chory przeszedł szczepienie lub zachorowanie na choroby wieku dziecięcego: ospę wietrzną, odrę, świnkę, różyczkę. Jeśli nie a możliwe zaszczepienie żywym wirusem, zachęcić do zaszczepienia |
| Badanie przedmiotowe | |
| Stan odżywienia | Niedożywienie, otyłość |
| Badanie brzucha | Badanie brzucha, ocena miejsca na przeszczep w przypadku wielotorbielowatości |
| Badanie narządów płciowych | ocena zewnętrznych narządów płciowych, badanie jąder. |
| Badanie per rectum: | Badanie per rectum. |
| Badanie tętna na tt. udowych, podkolanowych i stopach | Badanie tętna. W przypadkach wątpliwych zmierzyć indeks kostkowo-ramienny. U chorych z cukrzycą, chromaniem, słabo wyczuwalnym tętnem na kończynach Doppler tętnic kk. dolnych, rtg/CT miednicy z oceną zwapnień w tętnicach biodrowych |
| Konkluzja: Wpisać podsumowanie: czy może czy nie może być kwalifikowany lub pod jakimi warunkami. | |
Opracował Maciej Kosieradzki
Więcej informacji znajduje się na stronie Centrum Organizacyjno-Koordynacyjnego do spraw Transplantacji „POLTRANSPLANT” – www.poltransplant.org.pl
Dziękujemy mgr Iwonie Dymek – koordynatorce transplantacyjnej Szpitala Uniwersyteckiego w Krakowie za pomoc w przygotowaniu i opracowaniu materiałów
Podsumowanie
Podsumowanie:
- Transplantologia to dział medycyny zajmujący się przeszczepianiem komórek, tkanek i narządów.
- Przeszczepienie (transplantacja) to operacja ratowania życia i zdrowia człowieka, polegająca na chirurgicznym pobraniu zdrowego narządu od dawcy i zastąpieniu nim chorego narządu biorcy.
- Narządy do przeszczepienia mogą pochodzić od dawców żywych (nerka, segment wątroby, szpik kostny) i od dawców martwych (nerka, serce, płuco, wątroba, trzustka, rogówka, jelito)
- Żywym dawcą może zostać wyłącznie osoba spokrewniona lub osoba, którą łączy z biorcą narządu szczególna zażyłość (bliski przyjaciel, partner życiowy). Każdy przypadek pobrania organu od osoby niespokrewnionej jest badany przez Komisję Etyczną Krajowej Rady Transplantacyjnej, a zgodę ostatecznie wydaje sąd. W ten sposób potwierdza się działanie z pobudek altruistycznych i dobrowolną decyzję dawcy.
- Narządy dawcy nie mogą być chore. Biorcy przeszczepiane są narządy dopiero po wykluczeniu możliwych do przeniesienia chorób.
- Biorca narządu z reguły nie poznaje nazwiska osoby, której organ uratował mu życie.
- Pobranie narządów od dawców jest zabiegiem ściśle chronionym przez prawo. Zabieg ten wymaga spełnienia szeregu warunków (odnotowany brak sprzeciwu, orzeczona przez komisję śmierć mózgu, wyczerpane możliwości leczenia, zdrowe narządy).
- Śmierć mózgu to trwałe nieodwracalne ustanie czynności mózgu, stwierdzane jednomyślnie przez komisję lekarską (w skład komisji lekarskiej musi wejść dwóch lekarzy specjalistów posiadających II stopień specjalizacji lub tytuł specjalisty, w tym jeden specjalista w dziedzinie anestezjologii i intensywnej terapii lub neonatologii, a drugi w dziedzinie neurologii, neurologii dziecięcej lub neurochirurgii). Procedura przeszczepienia rozpoczyna się od sprawdzenia w Centralnym Rejestrze Sprzeciwów czy pacjent nie dokonał stosownego wpisu.
- Najczęściej przeszczepianym narządem są nerki, a następnie wątroba i serce. Średni okres oczekiwania na zabieg wynosi 2 lata.
- Możliwości ratowania życia ludzkiego poprzez operacje przeszczepiania narządów mimo ich potwierdzonej skuteczności wciąż nie są w pełni wykorzystywane. Przyczyną jest głównie brak narządów.
- Wyrażenie zgody na oddanie swoich narządów do przeszczepienia jest świadomą decyzją, podjętą za życia. To swoisty testament, w którym wolą zmarłego jest uratowanie życia i zdrowia drugiego człowieka.
- Dokument „oświadczenie woli” należy nosić zawsze przy sobie, a o swojej decyzji powinno się zawiadomić najbliższych.
- W Polsce obowiązuje zasada tzw. zgody domniemanej. Oznacza to, że dawcą organów po śmierci może być każdy, kto za życia nie zgłosił sprzeciwu na pobranie narządów do przeszczepienia.
- Sprzeciw na oddanie po śmierci swoich narządów do przeszczepienia należy zgłosić osobiście lub pisemnie (formularz) do Centralnego Rejestru Sprzeciwów. Jest on ważny od momentu otrzymania potwierdzenia wpisu drogą listowną. Obowiązkiem lekarzy przed pobraniem organów jest sprawdzenie czy potencjalny dawca nie wyraził zgody na przeszczepienie swoich narządów.
- Dzień Transplantacji w Polsce obchodzony jest 26 stycznia, w rocznicę pierwszego polskiego udanego przeszczepienia.
- Zgłoszony do Krajowej Listy Osób oczekujących na przeszczepienie (KLO) może być zgłoszony chory przewlekle dializowany lub przygotowywany do leczenia nerkozastępczego z rozpoznaną schyłkowa niewydolnością nerek (klirensem kreatyniny poniżej 15 ml/min/1,75 m2, w cukrzycy < 20ml/min/1,75m a w przypadku kwalifikacji do jednoczasowe przeszczepienia nerki i wątroby lub nerki i serca < 30 ml/min/1,75 m2), może być zgłoszony do Krajowej Listy Osób oczekujących na przeszczepienie (KLO)

Koordynator Transplantacyjny
Już na etapie wysunięcia podejrzenia śmierci mózgu (potencjalny zmarły dawca narządów) rozpoczyna się proces kwalifikacji dawcy oraz poszczególnych narządów do pobrania i przeszczepienia (cechy dawcy i narządu/narządów).
Szpitalny koordynator transplantacyjny gromadzi informacje medyczne o zmarłym i narządach, powstaje charakterystyka zmarłego dawcy, zawierająca dane o przebytych i aktualnych chorobach (między innymi o chorobach nowotworowych i zakaźnych), przebytych operacjach. Koordynator gromadzi wyniki badań biochemicznych, obrazowych i czynnościowych, oceniających dawcę i narządy, zleca badania wirusologiczne (w Polsce obowiązkowo badania w kierunku zakażenia HIV, wirusowego zapalenia wątroby typu B i C, cytomegalii), badania mikrobiologiczne oraz wykonuje (a jeśli nie jest lekarzem – organizuje) szczegółowe badanie przedmiotowe. Nagromadzenie informacji medycznych o dawcy i narządach umożliwia lekarzowi transplantologowi przeprowadzenie wstępnej kwalifikacji zmarłego, jako dawcy narządów w ogóle i jako dawcy poszczególnych narządów oraz dokonania prawidłowej oceny ryzyka i korzyści, płynących z wykorzystania narządów. 7 Decyzję o wykorzystaniu narządu do przeszczepienia lub jego dyskwalifikacji podejmuje lekarz transplantolog z ośrodka transplantacyjnego, wykluczając w pierwszej kolejności bezwzględne przeciwwskazania do pobrania i przeszczepienia narządów.
Zadania Koordynatora Żywego Dawstwa
Do zadań wykonanych przez koordynatora żywego dawstwa należy m.in.:
- Wstępne zbadanie (stwierdzenie lub wykluczenie) możliwości pobrania nerki do przeszczepienia od osoby żywej dla wszystkich chorych zgłoszonych do krajowej listy osób oczekujących na przeszczepienie nerki.
- Koordynacja wstępnej i ostatecznej kwalifikacji potencjalnych żywych dawców nerki (dla pobrań i przeszczepień bezpośrednich oraz powiązanych)
- Koordynacja pobrania i przeszczepienia nerek od żywych dawców.
- Dokumentacja i raportowanie działań związanych z rekrutacją żywych dawców nerki.
- Nadzór nad monitorowaniem stanu zdrowia rzeczywistych żywych dawców nerki i biorców nerek od tych dawców w okresie bezpośrednim i odległym po pobraniu i przeszczepieniu (dokumentacja w rejestrze żywych dawców i rejestrze istotnych zdarzeń i reakcji niepożądanych).
- Opracowania formalne i statyczne dotyczące rekrutacji żywych dawców oraz publikacja wyników.
- Działania edukacyjne i promujące pobranie i przeszczepianie nerek od żywych dawców.
Lista Koordynatorów Żywego Dawcy w Polsce

BIAŁYSTOK
Uniwersytecki Szpital Kliniczny,
I Klinika Nefrologii i Transplantologii
Ul. Żurawia 14
15-540 Białystok
dr n.med. Maria Mazerska
tel.: 85 740 94 58,
fax 85 743 45 86
Uniwersytecki Szpital Kliniczny,
II Klinika Nefrologii z Oddziałem Leczenia Nadciśnienia Tętniczego i Pododdziałem Dializoterapii
Ul M. Skłodowskiej -Curie 24 A
15-276 Białystok
dr n.med. Alicja Rydzewska- Rosołowska

BYDGOSZCZ
Szpital Uniwersytecki nr 1 im. dr A. Jurasza,
Klinika Transplantologii i Chirurgii Ogólnej
Ul. M. Skłodowskiej -Curie 9
85-094 Bydgoszcz
dr n.med. Aleksandra Woderska-Jasińska
dr n.med. Maria Tomczak
tel./fax. 52 585 43 85;
603 080 628

GDAŃSK
Uniwersyteckie Centrum Kliniczne
Klinika Chirurgii Onkologicznej, Transplantacyjnej i Ogólnej
Ul. Dębinki 7
60-952 Gdańsk
mgr Alicja Patoła
tel. 791 545 645

KATOWICE
SPSK im. A. Mielęckiego Śląskiego Uniwersytetu Medycznego,
Oddział Chirurgii Ogólnej, Naczyniowej i Transplantacyjnej
Ul. Francuska 20-24
40-027 Katowice
lek. med. Adam Mały
adammaly@onet.eu

KIELCE
Wojewódzki Szpital Zespolony w Kielcach
Grunwaldzka 45
25-736 Kielce
lek. med. Michalina Zagańczyk- Bączek
zaganczyk.michalina@gmail.com
tel. 413671237 ,
511 595 925

KRAKÓW
Szpital Uniwersytecki,
Klinika Nefrologii, Oddział Przeszczepów, Collegium Medicum UJ
Ul. Macieja Jakubowskiego 2
30-688 Kraków
mgr Iwona Dymek
tel. 12 400 24 44;
605 052 406
mgr Agata Szczepańska
tel. 12 400 35 40

LUBLIN
Samodzielny Publiczny Szpital Kliniczny nr 4 w Lublinie,
Klinika Nefrologii
Ul. Dr. K. Jaczewskiego 8
20-954 Lublin
tel. 81 724 47 11;
81 724 47 05;
tel./fax 81 724 45 37
mgr Sylwia Boczkowska
sylwia.boczkowska@spsk4.lublin.pl
dr n. med. Izabela Zakrocka

ŁÓDŹ
Uniwersytecki Szpital Kliniczny nr 1 im. N. Barlickiego w Łodzi
Ul. Kopcińskiego 22
91-153 Łódź
dr n. med. Anna Zawiasa – Bryszewska
oddzial.nefrologii@barlicki.pl
tel. 42 291 95 97

OLSZTYN
Wojewódzki Szpital Specjalistyczny w Olsztynie
Ul. Żołnierska 18
10-561 Olsztyn
dr n. med. Norbert Kwella
mgr Marta Leszczyńska
tel. 661 663 185,
fax 89 762 49 07

POZNAŃ
Szpital Wojewódzki,
Oddział Transplantologii i Chirurgii Ogólnej z Pododdziałem Urologii,
Ul. Juraszów 7/19
60-179 Poznań
dr n.med. Katarzyna Smykał-Jankowiak
tel. 61 821 23 27
Uniwersytecki Szpital Kliniczny w Poznaniu
Ul.Przybyszewskiego 49
60-355 Poznań
lek. med Agata Dłubak
tel. 61 8691174

SZCZECIN
Samodzielny Publiczny Szpital Kliniczny nr 2 PUM w Szczecinie
Ul. Powstańców Wlkp. 72
70-111 Szczecin
mgr Wojciech Brzóska
tel. 668 315 086
Samodzielny Publiczny Wojewódzki Szpital Zespolony
Ul. Arkońska 4
71-455 Szczecin
dr n.med Marta Gryczman
tel. 91 813 96 11;
505 350 290;
dr n. med. Katarzyna Borek – Lesiakowska
tel. 608 655 655

WARSZAWA
Centralny Szpital Kliniczny MSWiA
Klinika Nefrologii
Ul. Wołoska 137
02-507 Warszawa
dr hab. med. Karolina Kędzierska-Kapuza
tel. 477221918;
477221217;
509316959
Uniwersyteckie Centrum Kliniczne WUM
Szpital Kliniczny Dzieciątka Jezus
Ul. Nowogrodzka 59
02-006 Warszawa
mgr Anna Lis
tel. 22 502 17 83;
507 121 381
lek. med. Dorota Miszewska-Szyszkowska
tel. 797052071 (pon-pt 8.00-15.00)
tel. 22 502 17 07,
22 502 12 32;
22 502 21 29;
fax 22 502 21 26
dr n. med. Natalia Mikołajczyk – Korniak
natalia.mikolajczyk@uckwum.pl
tel. 797052071 (pon-pt 8.00-15.00)
tel. 22 502 17 07,
22 502 12 32;
22 502 21 29;
fax 22 502 21 26
dr n. med. Olga Kozińska-Przybył
tel. 605783827
Uniwersyteckie Centrum Kliniczne WUM
Centralny Szpital Kliniczny
Ul. Banacha 1a
02-097 Warszawa
mgr Krzysztof Zając
tel. 604 434 115
Instytut Pomnik Centrum Zdrowia Dziecka
Al. Dzieci Polskich 20
04-730 Warszawa
dr n. med. Jacek Rubik
tel. 22 815 19 97

WROCŁAW
Uniwersytecki Szpital Kliniczny im. Jana Mikulicza-Radeckiego,
Klinika Nefrologii i Medycyny Transplantacyjnej
Ul. Borowska 213
50-556 Wrocław
dr hab. med. Dorota Kamińska
dr n. med. Renata Kłak
mgr Joanna Leginowicz
lek. med. Paweł Poznański
mgr Aneta Postół
dawcanerki@usk.wroc.pl
tel. 71 733 25 51;
885 853 058
Stan na dzień: 07.09.2023 r.
Ośrodki wykonujące przeszczepienie od żywych dawców
Ośrodki wykonujące przeszczepienie od żywych dawców
![]()
Klinika
Klinika Transplantologii i Chirurgii Ogólnej
Szpital Uniwersytecki nr 1 im. dr A. Jurasza w Bydgoszczy
ul. M. Skłodowskiej-Curie 9, 85-094 Bydgoszcz
tel. 52 585 43 80
tel./fax 52 585 40 44
Kierownik: prof. dr hab. med. Zbigniew Włodarczyk
Klinika Nefrologii, Nadciśnienia Tętniczego i Chorób Wewnętrznych
Szpital Uniwersytecki im. A. Jurasza w Bydgoszczy
ul. M. Skłodowskiej-Curie 9, 85-094 Bydgoszcz
tel./fax 52 585 45 40
tel./fax 52 585 40 30
Kierownik: dr hab. med. Paweł Stróżecki, pro
Szpital
Szpital Uniwersytecki nr 1 im. dr. Antoniego Jurasza w Bydgoszczy
ul. Marii Skłodowskiej-Curie 9, 85-094 Bydgoszcz
tel. 52 585 48 80
fax 52 585 40 02
dyrektor: dr n. o zdr. inż. Jacek Kryś
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od żywych dawców,
2. przechowywanie i przeszczepianie nerek pobranych od żywych dawców,
3. przechowywanie i przeszczepianie nerek pobranych od zmarłych dawców,
dla:
Szpitala Uniwersyteckiego nr 1 im. dr. A. Jurasza w Bydgoszczy
(ul. Marii Curie Skłodowskiej 9, 85-094 Bydgoszcz)
w ramach działalności komórki organizacyjnej:
Kliniki Transplantologii i Chirurgii Ogólnej.
* data wydania pozwolenia: 11.01.2023
* okres obowiązywania pozwolenia: 5 lat
![]()
Klinika
Klinika Chirurgii Onkologicznej, Transplantacyjnej i Ogólnej
Uniwersyteckie Centrum Kliniczne w Gdańsku
ul. Smoluchowskiego 17, 80-214 Gdańsk
tel.: 58 349 30 10
fax: 58 349 30 50
Kierownik: prof. dr hab. med. Jarosław Kobiela
Klinika Nefrologii, Transplantologii i Chorób Wewnętrznych
Uniwersyteckie Centrum Kliniczne w Gdańsku
ul. Smoluchowskiego 17, 80-214 Gdańsk
tel. 58 584 47 00
fax 58 581 47 46
Kierownik: prof. dr hab. med. Alicja Dębska-Ślizień
Szpital
Uniwersyteckie Centrum Kliniczne w Gdańsku
ul. Dębinki 7, 80-952 Gdańsk
tel. 58 584 40 00
fax 58 346 11 78
Dyrektor: Jakub Kraszewski
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od dawców żywych,
2. przechowywanie i przeszczepianie nerek pobranych od dawców żywych,
3. przechowywanie i przeszczepianie nerek pobranych od dawców zmarłych;
dla:
Uniwersyteckiego Centrum Klinicznego
(ul. Dębinki 7, 80-952 Gdańsk)
w ramach działalności komórek organizacyjnych:
1. Kliniki Chirurgii Onkologicznej, Transplantacyjnej i Ogólnej – Oddziału Chirurgii Ogólnej;
2. Kliniki Nefrologii, Transplantologii i Chorób Wewnętrznych – Oddziału Medycyny Transplantacyjnej
(ul. Mariana Smoluchowskiego 17, 80-214 Gdańsk).
* data wydania pozwolenia: 17.11.2022
* okres obowiązywania pozwolenia: 5 lat
![]()
Klinika
Oddział Chirurgii Ogólnej, Naczyniowej i Transplantacyjnej SPSK
- A. Mielęckiego Śląskiego Uniwersytetu Medycznego w Katowicach
ul. Francuska 20-24, 40-027 Katowice
tel. 32 255 50 52
fax 32 259 15 55
Kierownik: prof. dr hab. med. Robert Król
Klinika Nefrologii, Transplantologii i Chorób Wewnętrznych,
SPSK im. A. Mielęckiego, Śląskiego Uniwersytetu Medycznego w Katowicach
ul. Francuska 20-24, 40-027 Katowice
tel. 32 259 14 01, 32 255 26 95,
fax 32 255 37 26
Kierownik prof. dr hab. med. Andrzej Więcek
Szpital
Samodzielny Publiczny Szpital Kliniczny im. Andrzeja Mielęckiego,
Śląskiego Uniwersytetu Medycznego w Katowicach
ul. Francuska 20-24, 40-027 Katowice
tel. 32 259 12 00,
fax 32 255 46 33
Dyrektor: dr med. Włodzimierz Dziubdziela
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od dawców żywych,
2. przechowywanie i przeszczepianie nerek pobranych od dawców żywych,
3. przechowywanie i przeszczepianie nerek pobranych od dawców zmarłych;
dla:
Samodzielnego Publicznego Szpitala Klinicznego im. Andrzeja Mielęckiego
Śląskiego Uniwersytetu Medycznego w Katowicach
(ul. Francuska 20-24, 40-027 Katowice)
w ramach działalności komórki organizacyjnej:
Oddziału Chirurgii Ogólnej Naczyniowej i Transplantacyjnej.
* data wydania pozwolenia: 10.11.2022
* okres obowiązywania pozwolenia: 5 lat
![]()
Klinika
Oddział Kliniczny Chirurgii Ogólnej, Onkologicznej, Gastroenterologicznej i Transplantologii
ul. Macieja Jakubowskiego 2, 30-688 Kraków
tel. 12 400 24 00, 12 400 24 23
Kierownik: prof. dr hab. med. Piotr Richter
Oddział Kliniczny Nefrologii i Dializoterapii
ul. Macieja Jakubowskiego 2, 30-688 Kraków
tel. 12 400 28 50,
fax 12 400 28 67
Kierownik: prof. nzw. dr hab. med. Katarzyna Krzanowska
Szpital
Szpital Uniwersytecki w Krakowie
ul. Mikołaja Kopernika 36, 31-501 Kraków
tel. 12 400 10 01, 12 424 70 01
fax 12 424 74 87
Dyrektor: mgr Marcin Jędrychowski
Szpital Uniwersytecki w Krakowie
ul. Mikołaja Kopernika 36, 31-501 Kraków
tel. 12 400 10 01, 12 424 70 01
fax 12 424 74 87
Dyrektor: mgr Marcin Jędrychowski
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od dawców żywych,
2. przechowywanie i przeszczepianie nerek pobranych od dawców żywych,
3. przechowywanie i przeszczepianie nerek pobranych od dawców zmarłych;
dla:
Samodzielnego Publicznego Zakładu Opieki Zdrowotnej Szpitala Uniwersyteckiego w Krakowie
(ul. Mikołaja Kopernika 36, 31-501 Kraków)
w ramach działalności komórki organizacyjnej:
Oddziału Klinicznego Chirurgii Ogólnej, Onkologicznej, Gastroenterologicznej i Transplantologii
(ul. Macieja Jakubowskiego 2, 30-688 Kraków).
* data wydania pozwolenia: 19.12.2022
* okres obowiązywania pozwolenia: 5 lat
![]()
Klinika
Klinika Chirurgii Ogólnej, Transplantacyjnej i Leczenia Żywieniowego
ul. Jaczewskiego 8, 20-954 Lublin
tel. 81 724 48 29,
fax 81 724 48 34
Kierownik: dr hab. med. Witold Zgodziński – Prof. UM
Kierujący Klinicznym Oddziałem Transplantologii:
dr med. Mariusz Matuszek
Klinika Nefrologii
ul. Jaczewskiego 8, 20-954 Lublin
tel. 81 724 47 04,
tel./fax 81 724 45 37
Kierownik: prof. dr hab. med. Wojciech Załuska
Szpital
SPSK nr 4 Uniwersytetu Medycznego w Lublinie
ul. Jaczewskiego 8, 20-954 Lublin
tel. 81 724 44 00
fax 81 747 57 10
Dyrektor: dr med. Radosław Starownik
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od żywych dawców,
2. przechowywanie i przeszczepianie nerek pobranych od żywych dawców,
3. przechowywanie i przeszczepianie nerek pobranych od zmarłych dawców,
dla:
Samodzielnego Publicznego Szpitala Klinicznego Nr 4 w Lublinie
(ul. Dra Kazimierza Jaczewskiego 8, 20-954 Lublin)
w ramach działalności komórki organizacyjnej:
Klinicznego Oddziału Transplantologii.
* data wydania pozwolenia: 11.01.2023
* okres obowiązywania pozwolenia: 5 lat
![]()
Klinika
Uniwersytecki Szpital Kliniczny nr 1 im. N. Barlickiego Uniwersytetu Medycznego w Łodzi
ul.Kopcińskiego 22, 90-153 Łódź
tel. 42 677 66 07
fax 42 678 11 76
Dyrektor: dr med. Monika Domarecka
Szpital
Oddział Kliniczny Chirurgii Ogólnej, Transplantacyjnej, Gastroenterologicznej i Onkologicznej
Uniwersytecki Szpital Kliniczny Nr 1 im. N.Barlickiego Łodzi
ul.Narutowicza 96, 90-141 Łódź
tel.42 677 67 55,
fax 42 679 10 91
Kierownik: dr hab. med. Adam Durczyński, prof. UM w Łodzi
Oddział Nefrologii
Uniwersytecki Szpital Kliniczny Nr 1
im. N. Barlickiego UM w Łodzi
90-153 Łódź, ul. Kopcińskiego 22
tel. 42 291 95 57
Kierownik: dr hab. n. med. Ilona Kurnatowska, prof. UM w Łodzi
Uniwersytecki Szpital Kliniczny nr 1 im. N. Barlickiego Uniwersytetu Medycznego w Łodzi
ul.Kopcińskiego 22, 90-153 Łódź
tel. 42 677 66 07
fax 42 678 11 76
Dyrektor: dr med. Monika Domarecka
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od żywych dawców,
2. przechowywanie i przeszczepianie nerek pobranych od żywych dawców,
3. przechowywanie i przeszczepianie nerek pobranych od zmarłych dawców,
dla:
Samodzielnego Publicznego Zakładu Opieki Zdrowotnej
Uniwersyteckiego Szpitala Klinicznego Nr 1 im. Norberta Barlickiego
Uniwersytetu Medycznego w Łodzi
(ul. dr. Stefana Kopcińskiego 22, 90-153 Łódź)
w ramach działalności jednostek organizacyjnych:
1. Oddziału Klinicznego Chirurgii Ogólnej, Transplantacyjnej, Gastroenterologicznej i Onkologicznej,
2. Oddziału Klinicznego Nefrologii;
w ramach działalności komórek organizacyjnych:
1. Poradni Leczenia Po Przeszczepie Nerki,
2. Stacji Dializ.
* data wydania pozwolenia: 11.01.2023
* okres obowiązywania pozwolenia: 5 lat
![]()
Klinika
Oddział Transplantologii i Chirurgii Ogólnej z Pododdziałem Urologii
Szpital Wojewódzki w Poznaniu
ul. Juraszów 7/19, 60-479 Poznań
tel./fax 61 821 22 28
Kierownik: dr hab. med. Maciej Głyda prof. UZ
Oddział Kliniczny Nefrologii, Transplantologii i Chorób Wewnętrznych
Uniwersytecki Szpital Kliniczny w Poznaniu
ul. Przybyszewskiego 49, 60-355 Poznań
tel.61 867 19 61, 61 869 13 26,
fax 61 869 16 88
Kierownik: prof.dr hab. med. Andrzej Oko
Oddział Chirurgii Ogólnej i Transplantacyjnej
Uniwersytecki Szpital Kliniczny w Poznaniu
ul. Przybyszewskiego 49, 60-355 Poznań
tel. 61 869 11 74,
fax. 61 869 11 75
Kierownik: prof. dr hab. med. Marek Karczewski
Szpital
Szpital Wojewódzki w Poznaniu
Wielkopolskie Centrum Specjalistyczne
ul. Juraszów 7/19, 60-479 Poznań
tel. 61 821 22 00, 61 821 22 21
fax 61 841 14 82
Dyrektor: Piotr Nowicki
Uniwersytecki Szpital Kliniczny w Poznaniu
ul. Przybyszewskiego 49,
60-355 Poznań
tel. 61 869 1203
fax 61 867 1232
Dyrektor: dr med. Krystyna Mackiewicz
Pozwolenie Ministra Zdrowia na:
1. pobieranie, przechowywanie i przeszczepianie nerek od dawców żywych;
2. przechowywanie i przeszczepianie nerek od dawców zmarłych;
w ramach działaności komórki organizacyjnej:
Oddziału Transplantologii i Chirurgii Ogólnej z Pododdziałem Urologii
* data wydania pozwolenia: 18.10.2022
* okres obowiązywania pozwolenia: 5 lat
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od żywych dawców,
2. przechowywanie i przeszczepianie nerek pobranych od żywych dawców,
3. przechowywanie i przeszczepianie nerek pobranych od zmarłych dawców,
dla:
Uniwersyteckiego Szpitala Klinicznego w Poznaniu
(ul. Stanisława Przybyszewskiego 49, 60-355 Poznań)
w ramach działalności komórki organizacyjnej:
Oddziału Chirurgii Ogólnej i Transplantacyjnej.
* data wydania pozwolenia: 30.01.2023
* okres obowiązywania pozwolenia: 5 lat
![]()
Klinika
Klinika Chirurgii Ogólnej i Transplantacyjnej
al. Powstańców Wlkp. 72,70-111 Szczecin
tel.91 466 11 28, 91 466 11 29,
fax 91 466 11 30
Kierownik: prof. dr hab. med. Marek Ostrowski
Klinika Nefrologii, Transplantologii i Chorób Wewnętrznych
al. Powstańców Wlkp. 72, 70-111 Szczecin
tel. 91 466 11 97
tel./fax 91 91 466 11 96
Kierownik: prof. dr hab. med. Kazimierz Ciechanowski
Oddział Chirurgii Ogólnej i Transplantacyjnej, Oddział Chirurgii Naczyniowej
SP Wojewódzki Szpital Zespolony
ul. Arkońska 4, 71-455 Szczecin
tel. 91 813 94 10, 91 813 94 11
Kierownik: dr med. Samir Zeair
Oddział Nefrologii i Transplantacji Nerek, Stacja Dializ
SP Wojewódzki Szpital Zespolony
ul. Arkońska 4, 71-450 Szczecin
tel. 91 813 96 11
tel./fax 91 813 96 19
Kierownik: prof. dr hab. med. Marek Myślak
Szpital
Samodzielny Publiczny Szpital Kliniczny nr 2 PUM w Szczecinie
al. Powstańców Wlkp. 72,70-111 Szczecin
tel. 91 466 10 10, 91 466 10 12
Dyrektor: dr n. zdr. Marcin Sygut
Samodzielny Publiczny Wojewódzki Szpital Zespolony
ul. Arkońska 4, 71-455 Szczecin
tel. 91 813 90 10,
fax 91 813 90 09
Dyrektor: Małgorzata Usielska
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od żywych dawców,
2. przechowywanie i przeszczepianie nerek pobranych od żywych dawców,
3. przechowywanie i przeszczepianie nerek pobranych od zmarłych dawców,
dla:
Samodzielnego Publicznego Szpitala Klinicznego Nr 2 PUM w Szczecinie
(al. Powstańców Wielkopolskich 72, 70-111 Szczecin)
w ramach działalności komórek organizacyjnych:
1. Kliniki Chirurgii Ogólnej i Transplantacyjnej,
2. Kliniki Nefrologii, Transplantologii i Chorób Wewnętrznych.
* data wydania pozwolenia: 27.12.2022
* okres obowiązywania pozwolenia: 5 lat
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od dawców żywych,
2. przechowywanie i przeszczepianie nerek pobranych od dawców żywych,
3. przechowywanie i przeszczepianie nerek pobranych od dawców zmarłych;
dla:
Samodzielnego Publicznego Wojewódzkiego Szpitala Zespolonego w Szczecinie
(ul. Arkońska 4, 71-455 Szczecin)
w ramach działalności komórek organizacyjnych:
1. Oddziału Chirurgii Ogólnej i Transplantacyjnej,
2. Oddziału Nefrologii i Transplantacji Nerek.
* data wydania pozwolenia: 15.11.2022
* okres obowiązywania pozwolenia: 5 lat
![]()
Klinika
Oddział Kliniczny Chirurgii Ogólnej, Naczyniowej, Endokrynologicznej i Transplantacyjnej
Centralny Szpital Kliniczny, UCK WUM
ul. Banacha 1a, 02-097 Warszawa
tel. 22 599 24 67, 22 599 24 68, 22 599 10 98,
fax 22 599 14 68
Kierownik: prof. dr hab. med. Zbigniew Gałązka
Klinika Chirurgii Ogólnej i Transplantacyjnej
Oddział Transplantologii
Szpital Kliniczny Dzieciątka Jezus, UCK WUM
ul. Nowogrodzka 59,02-006 Warszawa
tel. 22 502 17 83, 22 502 17 84,
fax 22 502 21 55
Kierownik: prof. dr hab. med. Maciej Kosieradzki
Klinika Medycyny Transplantacyjnej, Nefrologii i Chorób Wewnętrznych
Szpital Kliniczny Dzieciątka Jezus,UCK WUM
ul. Nowogrodzka 59,02-006 Warszawa
tel. 22 502 12 32,
fax 22 502 21 26
Kierownik: prof. dr hab. med. Magdalena Durlik
Klinika Immunologii, Transplantologii i Chorób Wewnętrznych
Szpital Kliniczny Dzieciątka Jezus, UCK WUM
ul. Nowogrodzka 59,02-006 Warszawa
tel. 22 502 16 41,
fax 22 502 21 27
Kierownik: prof. dr hab. med. Leszek Pączek
Klinika Chirurgii Gastroenterologicznej i Transplantologii
ul. Wołoska 137, 02-507 Warszawa
tel. 47 722 12 09
email: transplantologia@cskmswia.gov.pl
Kierownik: prof. dr hab. med. Marek Durlik
Klinika Chorób Wewnętrznych, Nefrologii I Transplantologii
ul. Wołoska 137, 02-507 Warszawa
tel. 47 722 12 00
Kierownik: prof. dr hab. med. Andrzej Rydzewski
Klinika Chirurgii Dziecięcej i Transplantacji Narządów
Instytut „Pomnik – Centrum Zdrowia Dziecka”
Al. Dzieci Polskich 20, 04-730 Warszawa
tel. 22 815 14 48, 22 815 13 60
fax 22 815 14 50
Kierownik: prof. dr hab. med. Piotr Kaliciński
Klinika Nefrologii, Transplantacji Nerek i Nadciśnienia Tętniczego
Instytut „Pomnik – Centrum Zdrowia Dziecka”
Al. Dzieci Polskich 20, 04-730 Warszawa
tel. 22 815 15 40
fax 22 815 15 41
Kierownik: prof. dr hab. med. Mieczysław Litwin
Szpital
Uniwersyteckie Centrum Kliniczne Warszawskiego Uniwersytetu Medycznego
ul. Żwirki i Wigury 63A, 02-091 Warszawa
Sekretariat Dyrektora: tel. 22 317 91 33
e-mail: uckwum@uckwum.pl
Dyrektor UCK WUM: Anna Łukasik
Centralny Szpital Kliniczny
ul. Banacha 1a, 02-097 Warszawa
tel. 22 599 15 00 fax 22 599 15 02
Uniwersyteckie Centrum Kliniczne Warszawskiego Uniwersytetu Medycznego
ul. Żwirki i Wigury 63A, 02-091 Warszawa
Sekretariat Dyrektora: tel. 22 317 91 33
e-mail: uckwum@uckwum.pl
Dyrektor UCK WUM: Anna Łukasik
Szpital Kliniczny Dzieciątka Jezus
ul. Lindleya 4,02-005 Warszawa
tel. 22 502-12-00, Fax 22 502-21-39
Państwowy Instytut Medyczny MSWiA
ul. Wołoska 137, 02-507 Warszawa
tel. 47 722 15 52
email: dyrekcja@cskmswia.gov.pl
Dyrektor: prof. dr hab. med. Waldemar Wierzba
Instytut „Pomnik – Centrum Zdrowia Dziecka”
Al. Dzieci Polskich 20, 04-730 Warszawa
tel. 22 815 16 00, 22 815 19 00
fax 22 815 15 10
email: dyrektor@czd.pl
Dyrektor: dr n. med. Marek Migdał
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od żywych dawców,
2. przechowywanie i przeszczepianie nerek pobranych od żywych dawców,
3. przechowywanie i przeszczepianie nerek pobranych od zmarłych dawców,
dla:
Uniwersyteckiego Centrum Klinicznego Warszawskiego Uniwersytetu Medycznego
(ul. Stefana Banach 1A, 02-097 Warszawa)
w ramach działalności zakładu leczniczego:
Centralnego Szpitala Klinicznego,
w ramach działalności jednostki organizacyjnej:
Kliniki Chirurgii Ogólnej, Naczyniowej i Transplantacyjnej.
* data wydania pozwolenia: 30.01.2023
* okres obowiązywania pozwolenia: 5 lat
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od dawców żywych,
2. przechowywanie i przeszczepianie nerek pobranych od dawców żywych,
3. przechowywanie i przeszczepianie nerek pobranych od dawców zmarłych;
dla:
Uniwersyteckiego Centrum Klinicznego Warszawskiego Uniwersytetu Medycznego
(ul. Stefana Banacha 1 A, 02-097 Warszawa)
w ramach działalności zakładu leczniczego:
Szpitala Klinicznego Dzieciątka Jezus
(ul. Williama Heerleina Lindleya 4, 02-005 Warszawa)
w ramach działalności komórki organizacyjnej:
Oddziału Transplantologii KChOiT
(ul. Nowogrodzka 59, 02-006 Warszawa).
* data wydania pozwolenia: 19.12.2022
* okres obowiązywania pozwolenia: 5 lat
Pozwolenie Ministra Zdrowia na:
1. pobieranie nerek od dawców żywych,
2. przechowywanie i przeszczepianie nerek pobranych od dawców żywych,
3. przechowywanie i przeszczepianie nerek pobranych od dawców zmarłych;
dla:
Centralnego Szpitala Klinicznego Ministerstwa Spraw Wewnętrznych i Administracji w Warszawie
(ul. Wołoska 137, 02-507 Warszawa)
w ramach działalności komórki organizacyjnej:
Kliniki Chirurgii Gastroenterologicznej i Transplantologii – Oddziału Transplantologii.
* data wydania pozwolenia: 19.12.2022
* okres obowiązywania pozwolenia: 5 lat
Pozwolenie Ministra Zdrowia na:
1. przechowywanie i przeszczepianie nerek pobranych od dawców żywych;
2. przechowywanie i przeszczepianie nerek pobranych od dawców zmarłych;
w ramach działalności jednostki organizacyjnej:
Kliniki Chirurgii Dziecięcej i Transplantacji Narządów
* data wydania pozwolenia: 24.10.2022
* okres obowiązywania pozwolenia: 5 lat
![]()
Klinika
Klinika Chirurgii Naczyniowej, Ogólnej i Transplantacyjnej
Uniwersytetu Medycznego we Wrocławiu
Uniwersytecki Szpital Kliniczny im. Jana Mikulicza-Radeckiego
ul. Borowska 213,50-556 Wrocław
tel. 71 733 2003
fax 71 733 2009
Kierownik: prof. dr hab. med. Dariusz Janczak
Klinika Nefrologii i Medycyny Transplantacyjnej
Uniwersytetu Medycznego we Wrocławiu
Uniwersytecki Szpital Kliniczny im. Jana Mikulicza-Radeckiego
ul. Borowska 213,50-556 Wrocław
tel. 71 733 25 00, 71 733 25 04
fax 71 733 25 09,
Kierownik: prof. dr hab. med. Magdalena Krajewska
Szpital
Uniwersytecki Szpital Kliniczny im. Jana Mikulicza-Radeckiego
ul. Borowska 213,50-556 Wrocław
tel. (71) 733 11 00,
fax (71) 733 11 09
Dyrektor: dr Jakub Berezowski
Pozwolenie Ministra Zdrowia na:
1. pobieranie, przechowywanie i przeszczepianie nerek od dawców żywych,
2. przechowywanie i przeszczepianie nerek od dawców zmarłych,
w ramach działalności jednostek organizacyjnych:
1) Kliniki Chirurgii Naczyniowej, Ogólnej i Transplantacyjnej,
2) Kliniki Nefrologii i Medycyny Transplantacyjnej,
3) Działu Bloków Operacyjnych.
* data wydania pozwolenia: 21.10.2022
* okres obowiązywania pozwolenia: 5 lat
Materiały: Poltransplant.pl
